Ujian rangsangan ACTH
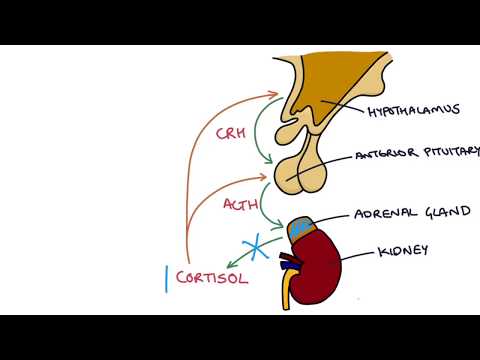
Ujian rangsangan ACTH mengukur seberapa baik kelenjar adrenal bertindak balas terhadap hormon adrenokortikotropik (ACTH). ACTH adalah hormon yang dihasilkan di kelenjar pituitari yang merangsang kelenjar adrenal untuk melepaskan hormon yang disebut kortisol.
Ujian dilakukan dengan cara berikut:
- Darah anda ditarik.
- Anda kemudian menerima suntikan (suntikan) ACTH, biasanya ke otot di bahu anda. ACTH mungkin berbentuk buatan manusia (sintetik).
- Selepas 30 minit atau 60 minit, atau kedua-duanya, bergantung kepada berapa banyak ACTH yang anda terima, darah anda diambil semula.
- Makmal memeriksa tahap kortisol dalam semua sampel darah.
Anda mungkin juga menjalani ujian darah lain, termasuk ACTH, sebagai sebahagian daripada ujian darah pertama. Bersama dengan ujian darah, anda mungkin juga menjalani ujian kortisol urin atau ujian 17-ketosteroid urin, yang melibatkan pengumpulan air kencing selama 24 jam.
Anda mungkin perlu menghadkan aktiviti dan makan makanan yang tinggi karbohidrat 12 hingga 24 jam sebelum ujian. Anda mungkin diminta berpuasa selama 6 jam sebelum ujian. Kadang kala, tidak diperlukan persiapan khas. Anda mungkin diminta untuk berhenti mengambil ubat sementara, seperti hidrokortison, yang boleh mengganggu ujian darah kortisol.
Apabila jarum dimasukkan untuk menarik darah, beberapa orang merasa sakit sederhana. Yang lain merasa hanya tusukan atau menyengat. Selepas itu, mungkin ada sedikit lebam atau lebam. Ini segera hilang.
Suntikan ke bahu boleh menyebabkan kesakitan atau sengatan sederhana.
Sebilangan orang merasa memerah, gugup, atau mual selepas suntikan ACTH.
Ujian ini dapat membantu menentukan sama ada kelenjar adrenal dan hipofisis anda normal. Ini paling sering digunakan ketika penyedia penjagaan kesihatan anda menganggap anda menghadapi masalah kelenjar adrenal, seperti penyakit Addison atau kekurangan pituitari. Ia juga digunakan untuk melihat apakah kelenjar pituitari dan adrenal anda telah pulih dari penggunaan ubat glukokortikoid yang berpanjangan, seperti prednison.
Peningkatan kortisol selepas rangsangan oleh ACTH dijangka. Tahap kortisol selepas rangsangan ACTH harus lebih tinggi daripada 18 hingga 20 mcg / dL atau 497 hingga 552 nmol / L, bergantung pada dos ACTH yang digunakan.
Julat nilai normal mungkin sedikit berbeza di antara makmal yang berbeza. Beberapa makmal menggunakan ukuran yang berbeza atau mungkin menguji spesimen yang berbeza. Bercakap dengan pembekal anda mengenai makna keputusan ujian khusus anda.
Ujian ini berguna untuk mengetahui sama ada anda mempunyai:
- Krisis adrenal akut (keadaan yang mengancam nyawa yang berlaku apabila kortisol tidak mencukupi)
- Penyakit Addison (kelenjar adrenal tidak menghasilkan kortisol yang mencukupi)
- Hipopituitarisme (kelenjar pituitari tidak menghasilkan hormon yang mencukupi seperti ACTH)
Terdapat sedikit risiko untuk mengambil darah anda. Vena dan arteri bervariasi dalam ukuran dari satu orang ke yang lain, dan dari satu sisi badan ke yang lain. Mengambil darah dari beberapa orang mungkin lebih sukar daripada yang lain.
Risiko lain yang berkaitan dengan pengambilan darah sedikit, tetapi mungkin termasuk:
- Pendarahan berlebihan
- Pengsan atau rasa pening
- Berbilang tusukan untuk mengesan urat
- Hematoma (darah terkumpul di bawah kulit)
- Jangkitan (sedikit risiko setiap kali kulit pecah)
Ujian rizab adrenal; Ujian rangsangan Cosyntropin; Ujian rangsangan Cortrosyn; Ujian rangsangan Synacthen; Ujian rangsangan tetracosactide
Barthel A, Willenberg HS, Gruber M, Bornstein SR. Kekurangan adrenal. Dalam: Jameson JL, De Groot LJ, de Kretser DM, et al, eds. Endokrinologi: Dewasa dan Pediatrik. Edisi ke-7. Philadelphia, PA: Elsevier Saunders; 2016: bab 102.
Chernecky CC, Berger BJ. Ujian rangsangan ACTH - diagnostik. Dalam: Chernecky CC, Berger BJ, eds. Ujian Makmal dan Prosedur Diagnostik. Edisi ke-6. St Louis, MO: Elsevier Saunders; 2013: 98.
Stewart PM, JDC Harga Newell. Korteks adrenal. Dalam: Melmed S, Polonsky KS, Larsen PR, Kronenberg HM, eds. Buku Teks Endokrinologi Williams. Edisi ke-13. Philadelphia, PA: Elsevier; 2016: bab 15.